Як працює Інститут нейрохірургії під час великої війни
16.08.24
Інститут нейрохірургії імені академіка А.П. Ромоданова НАМН України розташований у Києві, поблизу однієї з центральних станцій метро. За майже два роки повномасштабного вторгнення цей район неодноразово страждав від російських атак.

На щастя, будівля Інституту залишається неушкодженою, але під час нещодавнього обстрілу, у грудні 2023 року, уламки ракети впали зовсім поруч, пошкодивши вестибюль станції метро. Тож розмову про нейрохірургію під час війни починаємо з практичних питань безпеки:
— Якщо звучить сигнал повітряної тривоги, ми пацієнтів не веземо в операційну, — розповідає в. о. директора Інституту, член-кореспондент НАМН України, професор Володимир Розуменко. — Але якщо пацієнт вже в операційній, то лікарі просто продовжують працювати. Перевозити їх в укриття під час складного хірургічного втручання занадто ризиковано.

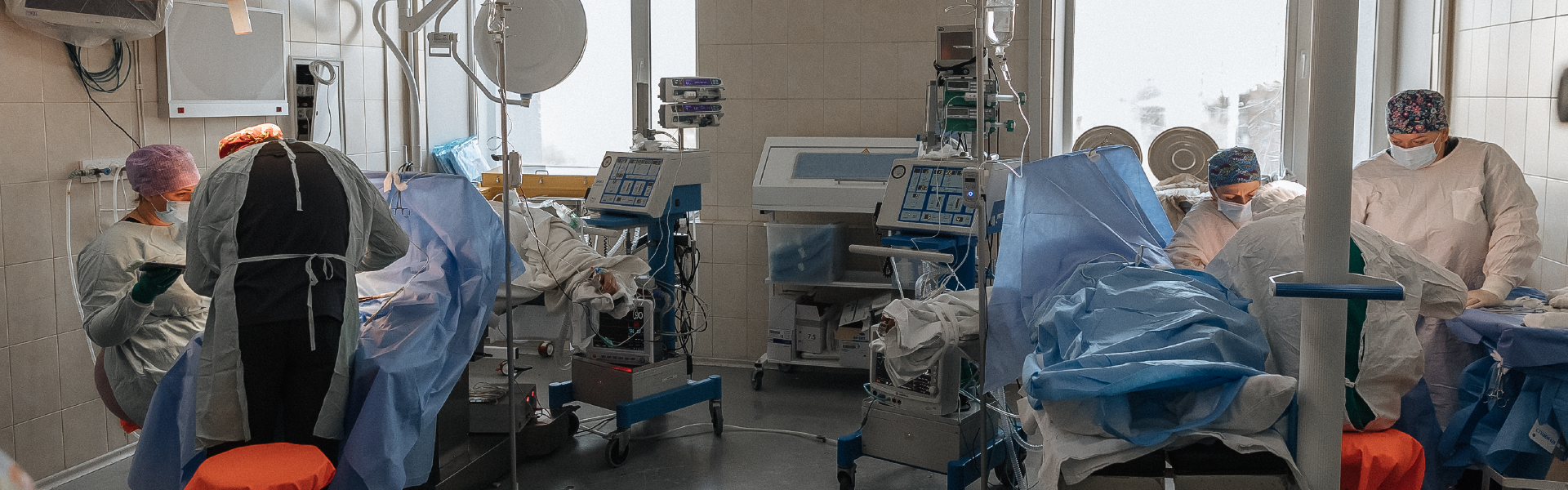
Ми прийшли в Інститут в один із небагатьох сонячних днів грудня. У яскравому світлі нещодавно відремонтовані будівлі виглядають привітними та сучасними. Всередині атмосфера більше схожа на державну лікарню. У довгих вузьких коридорах сидять пацієнти, очікуючи на свою чергу під брязкіт стареньких ліфтів. Прийом тут почався о 8:30, і по обіді людей у черзі не меншає.

Інститут нейрохірургії з’явився у 1950 році на базі колишнього Київського психоневрологічного інституту. Його засновником і першим директором став військовий лікар, нейрохірург Олександр Арутюнов. Володимир Давидович розповідає, що на теренах колишнього радянського союзу Інститут нейрохірургії був одним із трьох спеціалізованих закладів, які займалися лікуванням захворювань головного та спинного мозку, а також периферійної нервової системи. На сьогодні Інститут складається з 15 відділень, кожне з яких має свою спеціалізацію: ендоскопічна хірургія основ черепа, інсульти та крововиливи, епілепсія, субтенторіальна хірургія, нейроонкологія, судинна хірургія, нейроімунологія тощо.

На початку повномасштабного вторгнення Інститут пережив період турбулентності. Попри те, що лікарі продовжили працювати з перших днів великої війни, логістика була порушена. Деякі співробітники не могли доїхати до Інституту, інші вирушили в міста Київської області — зокрема Ірпінь та Бучу — надавати допомогу безпосередньо біля лінії зіткнення.

Війна також вплинула на маршрути пацієнтів, але не зовсім так, як очікували лікарі:
— Ми думали, що кількість цивільних пацієнтів зменшиться під час великої війни, адже близько п’яти мільйонів українців виїхали за кордон, — каже лікар-нейрохірург, доктор медичних наук, в.о. заступника директора з наукової роботи Микола Гук, — а виявилось навпаки. По-перше, люди часто повертаються з-за кордону лікуватися вдома, бо їм так зручніше. По-друге, чимало хірургічних центрів на півдні та сході зачинилися або перепрофілювалися. І люди, які раніше лікувались там, тепер їдуть до нас. У 2022 році моє відділення, яке займається пухлинами гіпофіза, виконало 250 операцій, цього року — близько 350.
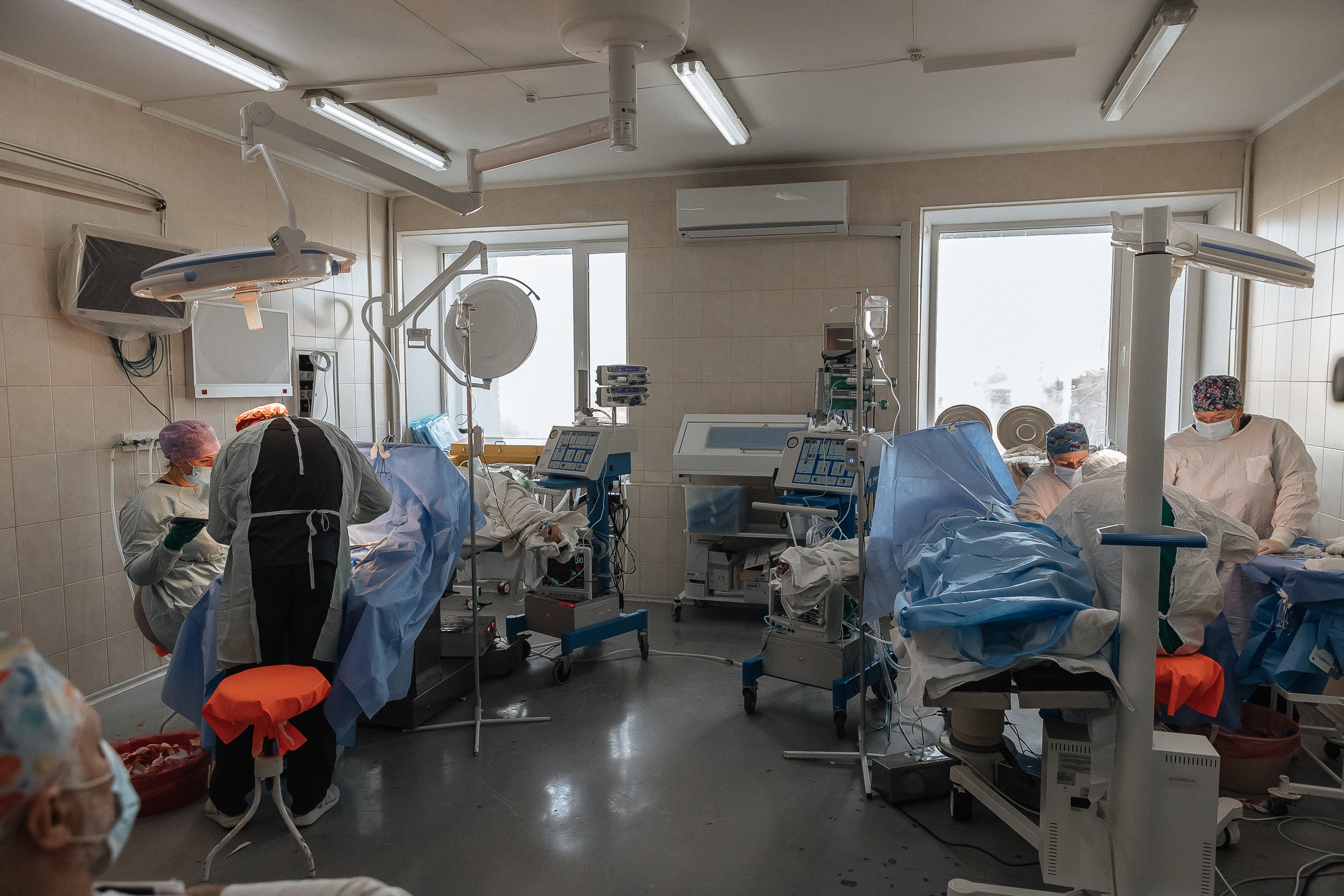
Збільшилась також і кількість військових, які лікуються в Інституті нейрохірургії. За минулий рік допомогу отримали 2200 поранених, зазначає Володимир Давидович:
— З 260 пацієнтів, які перебувають в Інституті щодня, 60-80 — це військові.
Інститут нейрохірургії не є госпіталем першої лінії допомоги. Сюди військові потрапляють з часом — лікувати наслідки поранень. Микола Олександрович перераховує найбільш завантажені відділення:
— По-перше, це спінальне відділення, яке займається хірургією травм хребта. Такі травми можуть виникати як внаслідок поранень, так і внаслідок надмірного фізичного навантаження, з яким стикаються військові. По-друге, це відділення нейротравми. Там роблять пластичні операції після поранень голови. У цьому відділенні ми застосовуємо інноваційну технологію пластик-дефекту черепу — виготовлення індивідуальних титанових пластин, якими закривають відсутні фрагменти черепа. Але найбільше навантаження зараз припадає на клініку периферійної нервової системи. Деяких лікарів звідти ми майже не бачимо, бо вони з ранку до ночі в операційній.
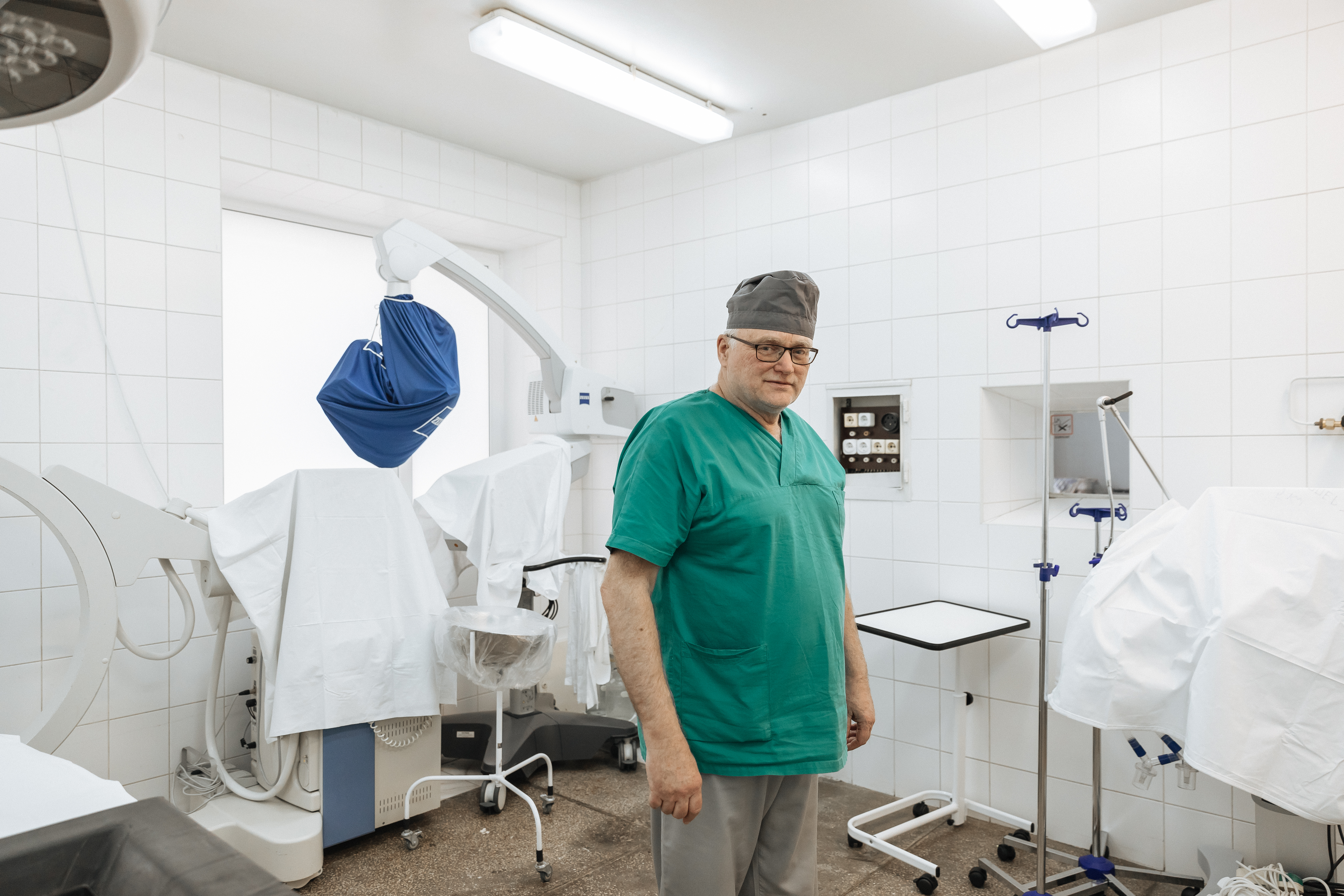
Клініка периферійної нервової системи займається лікуванням і відновленням нервів кінцівок. Професор Ігор Третяк, завідувач клініки відновлювальної нейрохірургії, розповідає, що під час бойових дій пошкодження периферійних нервів стаються дуже часто:
— Можна сказати, що у нас зараз епідемія нейропошкоджень. На відміну від голови і тулуба, захищених шоломом і бронежилетом, руки та ноги військовослужбовців дуже вразливі до поранень. Це серйозна проблема, оскільки пошкодження нервів кінцівок викликають стійкі порушення, як-от втрата функціональності рук, ніг чи м’язів обличчя або больовий синдром після ампутацій.
За неповних два роки понад 1000 військових пройшли лікування у відділенні відновлювальної нейрохірургії. У більш мирний час хірурги відділення робили по 30-40 операцій на місяць, зараз — 80-90.
— Прикро те, що в мирний час немає потреби готувати стільки спеціалістів, які б займалися хірургією нервів, — додає Ігор Богданович. — А зараз, під час війни, персоналу дуже не вистачає.

— Декілька спеціалістів з Франції та Словенії хочуть приїхати в цю клініку, щоб опанувати методики перешивання нервів кінцівок, — додає Микола Олександрович. — У мирних країнах такого досвіду майже немає.
Не всі пацієнти з пошкодженнями периферійних нервів потребують операцій. Декому необхідна реабілітація — сфера, яка є не дуже розвинутою в Україні. У порівнянні, наприклад, з Німеччиною, в Україні значно менше лікарів реабілітаційної та спортивної медицини. Втім, в Інституті є відділення, яке займається реабілітацією та намагається слідувати європейським тенденціям.
— Якщо говорити про відновлення у цивільній медицині, то наша мета — робити високотехнологічні малоінвазивні хірургічні втручання, які покращують якість життя пацієнта та не потребують післяопераційної реабілітації. Це нейрохірургія майбутнього, — розповідає Микола Олександрович.

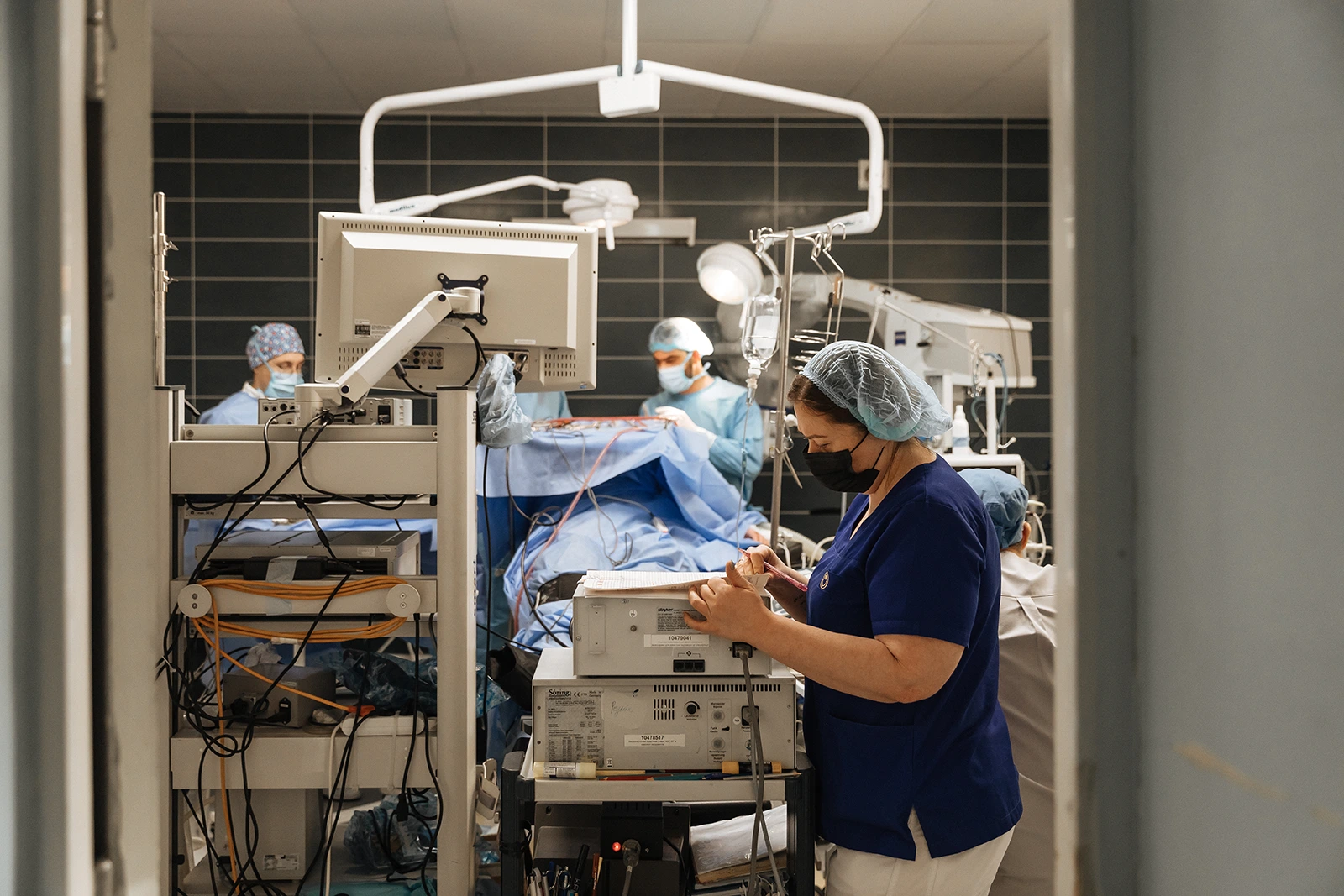
Заплутаними коридорами відділень йдемо в одну з найсучасніших операційних Інституту, де проводять ендоскопічні операції на мозку. Нас супроводжує Віра Васюта, лікарка-нейроофтальмологиня, начальниця науково-організаційного відділу. Дорогою розпитую про її професію:
— Найцікавіше завжди на стику спеціальностей. Нейроофтальмологія займається патологіями очей, які спричинені захворюваннями мозку. Наприклад, в мозку може бути пухлина чи статися інсульт, від чого страждає зір. Звичайний офтальмолог тут не допоможе, адже око, по суті, здорове, а проблема знаходиться в мозку. Нейроофтальмологія — це дуже вузький напрямок медицини. Ним займаються лише 6% офтальмологів. А от пацієнтів із такими проблемами вистачає — за тиждень ми оглядаємо десь 150-200 людей з усієї України. Також лікуємо військових, які часто мають порушення зору, пов’язані з черепно-мозковими травмами.
По дорозі зупиняємося біля вікна, звідки видно ряд сонячних батарей на даху одного з корпусів — їх встановили недавно для покращення енергоефективності. Минулої зими Інститут здебільшого покладався на допомогу волонтерської спільноти, яка купувала генератори та безперебійні блоки. Завдяки ним операційні могли працювати навіть під час вимкнень електроенергії.
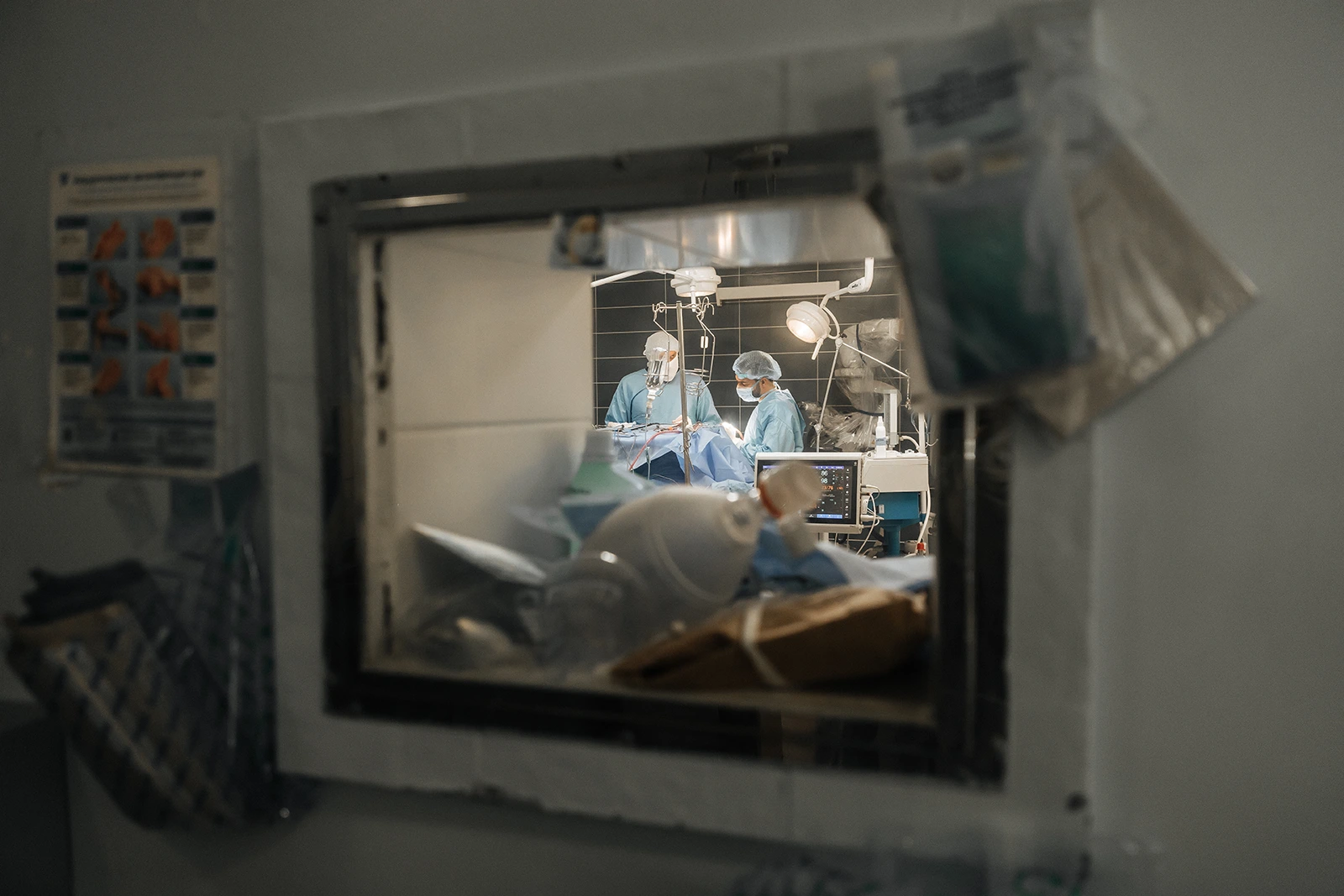
Перед входом в операційну Микола Олександрович гукає до хірурга:
— Артур Олегович? У вас спокійно? Зараз будемо робити фоторепортаж.
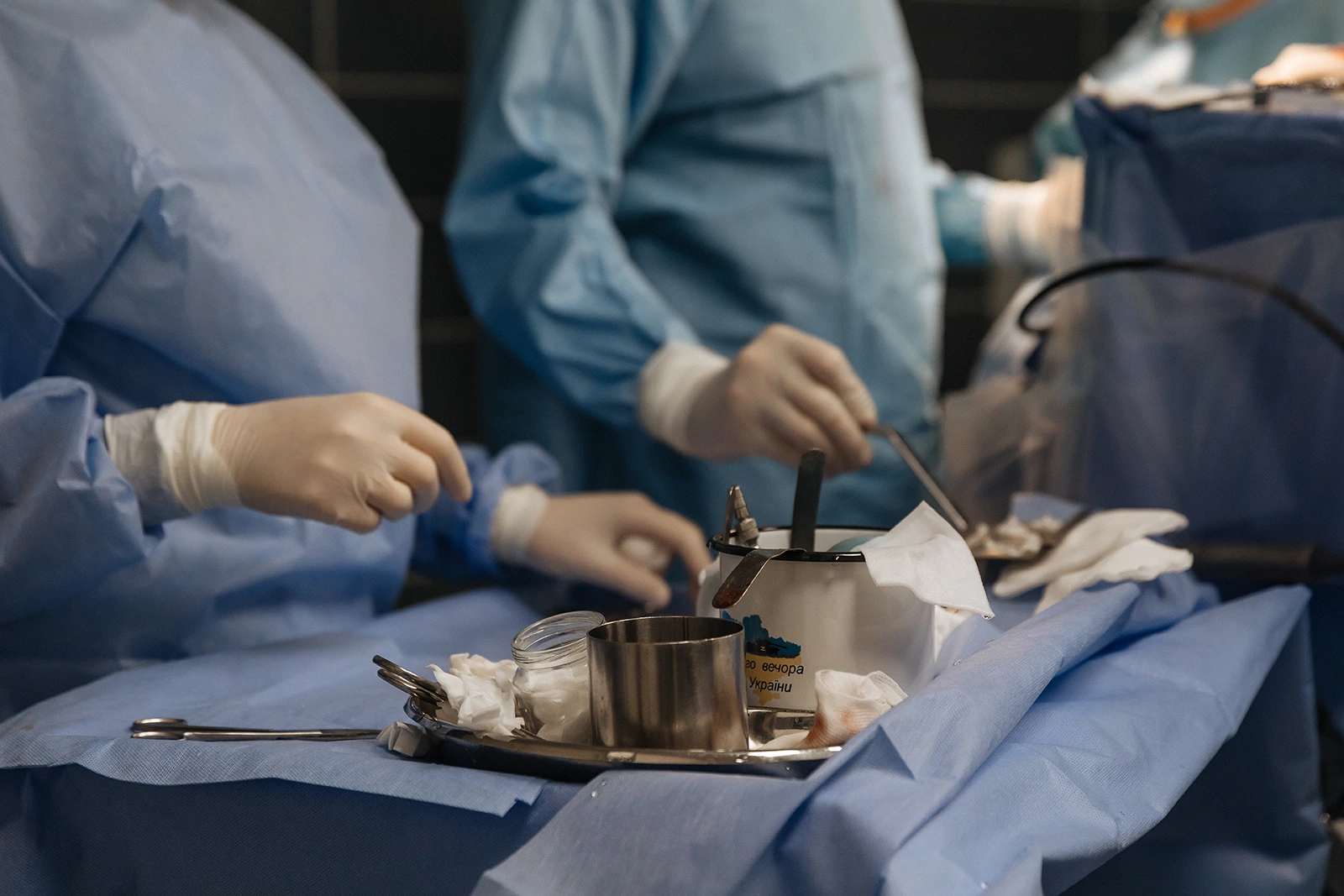
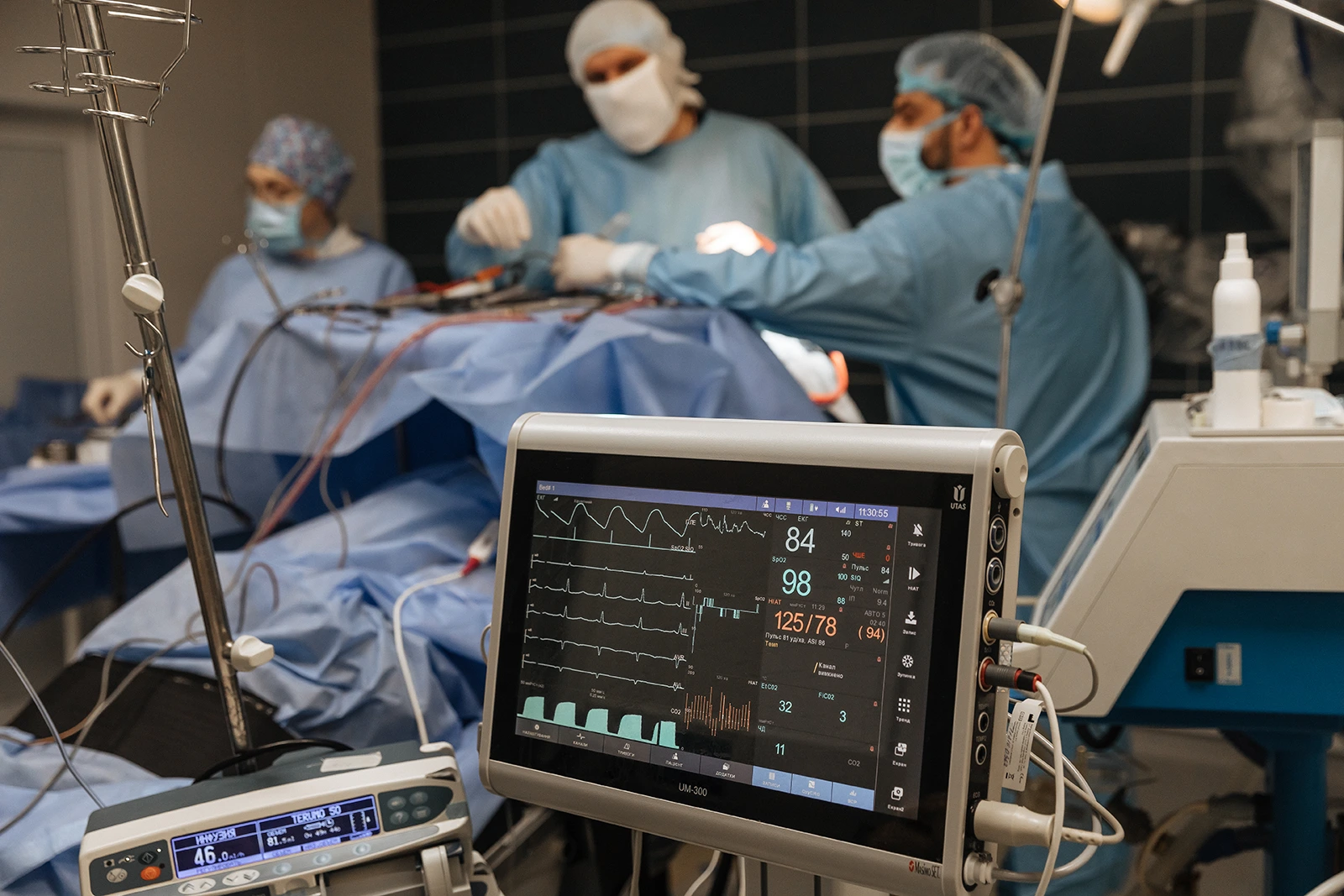
Велику частину кімнати займає операційний стіл, який дозволяє повертати пацієнта у будь-яке положення — навіть вертикальне. Навколо розташовано безліч апаратури — операційний мікроскоп, високообертовий дриль, яким свердлять кістку черепа, монітор, на якому анестезіолог стежить за наркозом. Кожний інструмент дублюється ще одним, запасним. Якщо один виходить з ладу, одразу перемикаються на інший.

Оперують пацієнтку з менінгіомою, великою доброякісною пухлиною, що утворилася з твердих оболонок мозку та зачепила лобні долі. Нейрохірург Артур Мумлєв на мить відриває погляд від голови пацієнтки, щоб чітко і швидко перерахувати симптоми такої пухлини:
— Це хиткість, головні болі та психічні розлади.
Лобні долі мозку відповідають за нашу поведінку. Ще у двадцятому сторіччі таких пацієнтів часто відправляли до психіатричних лікарень, не розуміючи, що їхні розлади поведінки викликані пухлиною мозку. Сьогодні ж операція, що може тривати до 12 годин, дозволяє повністю вилікувати захворювання.
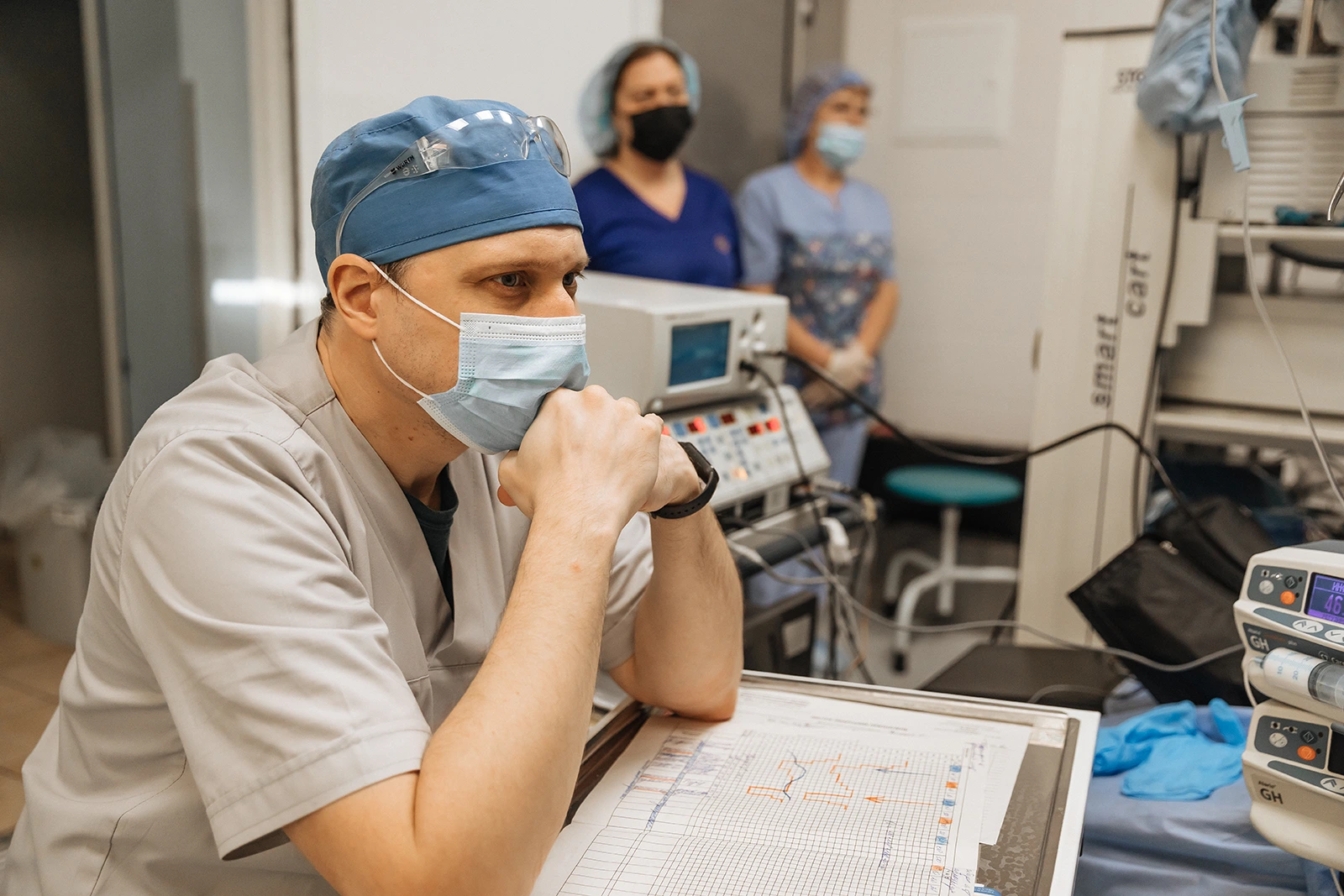
— Нейрохірургія забирає дуже багато часу, — каже Микола Олександрович. — Але якщо ти готовий віддати їй частину життя, то отримуєш шанс створити диво. Повернути комусь повноцінне життя. За це і люблять цю спеціальність.
У сусідній кімнаті проходить післяопераційний огляд пацієнта, якому нещодавно провели операцію ендоназально, через ніс:
— Для таких операцій використовуємо навігаційну систему, — каже Микола Олександрович. — Вона працює за принципом GPS. Завантажуємо туди знімки КТ чи МРТ пацієнта, і система показує, де саме ми «знаходимося» під час операції.
Нейрохірургія сильно залежить від технологій. Загальна вартість обладнання сучасної операційної може сягати мільйона доларів. Але гроші потрібні не тільки на обладнання, але й на дослідження. Це та сфера медицини, яка потребує надлишкового, «безцільного» фінансування, що дає лікарям можливість не хвилюватися за поточні витрати, а фокусуватися на вивченні чи створенні нових методик лікування. Саме тому лідером в нейрохірургії є Сполучені Штати, які мають на порядок вище фінансування, ніж європейські та, звісно, українські центри.
— У нас з цим дуже важко, — говорить Микола Олександрович. — Так, ми маємо певні технологічні напрямки: ендоскопія, навігація у мозку, використання лазерів. Робимо прогресивні операції з відновлення нервів кінцівок. Але ми також часто вимушені шукати способи зробити щось меншими ресурсами. Якщо за кордоном щось коштує умовних 50 тисяч доларів, ми вигадуємо, як виконати в рази дешевше. Це дозволяє нам працювати в нинішніх умовах. Але інновацій тут ніяких немає.

— Фінансування потрібно постійно — для покращення реабілітації, оновлення приладів, збільшення молодшого і середнього персоналу, — далі розповідає він. — Нам багато чого не вистачає. Але ми також розуміємо, що Інститут нейрохірургії — це надбудова над дуже специфічною ланкою медицини. Далеко не кожна країна може дозволити собі мати такий інститут. Саме тому все має розвиватися гармонійно — і робота Інституту, і добробут держави. Не може бути високотехнологічного центру нейрохірургії в бідній країні.
Наостанок питаємо, яка риса вирізняє хорошого нейрохірурга. Поміркувавши, Микола Олександрович каже, що хороший нейрохірург повинен мати почуття гумору:
— Вміння посміятися над собою не дає тобі втрати самокритичність, відірватися від землі. Знаєте, є такий лікарський жарт: «У чому різниця між Богом і нейрохірургом? Бог знає, що він не нейрохірург». Насправді, коли лікар починає вважати себе Богом, стаються найбільші та найстрашніші помилки. Сучасна нейрохірургія намагається все далі відходити від образу ідеального хірурга, єдиного генія. Натомість рушійною силою стає побудова команд. Важливо зібрати команду професіоналів, які креативно доповнюють та критично поправляють одне одного.
Зміни в українській нейрохірургії відбуваються повільно, але найголовніше — те, що вони відбуваються у свідомості молодих нейрохірургів. Нове покоління лікарів розуміє, якою хоче бачити сучасну нейрохірургію, та прагне вчитися у найкращих світових центрах. В умовах великої війни та недостатнього фінансування шлях до нейрохірургії майбутнього видається доволі довгим, але треба вірити, що врешті його вдасться подолати.
Серія репортажів здійснена за підтримки проєкту Documenting Ukraine від Institut für die Wissenschaften vom Menschen.